Definición de cáncer
- El Instituto Nacional del Cáncer (NCI) define el cáncer como “una enfermedad en la que algunas de las células del cuerpo crecen sin control y se diseminan a otras partes del cuerpo. [Puede] comenzar casi en cualquier parte del cuerpo humano, que está formado por billones de células”
- Generalmente, cuando las células son anormales o viejas, mueren. El cáncer comienza cuando algo sale mal en este proceso y las células siguen produciendo nuevas células y las células viejas o anormales no mueren.
- Las causas del desarrollo del cáncer pueden incluir la genética, los hábitos de estilo de vida y la exposición a agentes causantes de cáncer a su alrededor. A menudo, no hay una razón clara y obvia.
Más sobre el cáncer
- Cánceres de la sangre
- Cánceres de las células sanguíneas
- Cánceres de tumores sólidos
- Cánceres de cualquier otro órgano o tejido del cuerpo
- Tumor
- Un bulto o un crecimiento
- Algunos son cancerosos (malignos)
- Algunos no son cancerosos (benignos)
- Estadificación del cáncer
- Importante para elegir las opciones de tratamiento adecuadas para cada paciente
- Comprende el tamaño y la(s) ubicación(es) del cáncer
- Etapas inferiores (etapas 1 y 2)
- Etapas superiores (etapas 3 y 4)
- La etapa 4 es la más alta y significa que el cáncer ha hecho metástasis o se ha propagado

Metástasis del Cáncer/Propagación

- La metástasis ocurre cuando el cáncer se propaga desde su ubicación original (sitio primario)
- Si las células cancerosas se separan del tumor original, pueden usar el torrente sanguíneo o el sistema linfático para viajar a otros lugares del cuerpo.
- La mayoría de estas células mueren antes de llegar a una nueva ubicación.
- Sin embargo, algunos pueden comenzar a crecer en otra ubicación.
- Esto es metástasis
Recursos Sobre el Cáncer
Cánceres Que se Pueden Prevenir con Vacunas
- Algunos cánceres se pueden prevenir mediante vacunas
- La Administración de Drogas y Alimentos de los Estados Unidos (FDA) ha aprobado dos tipos de vacunas infantiles de rutina para la prevención del cáncer.
- La vacuna contra el VPH (virus del papiloma humano) previene los cánceres de cuello uterino, vagina, vulva, ano y verrugas genitales
- El VPH también puede causar cáncer oral, para el cual no existe vacuna
- La vacuna contra la hepatitis B protege contra el virus de la hepatitis B que puede causar cáncer de hígado
Vacuna Contra el Virus del Papiloma Humano (VPH)
- El virus del papiloma humano (VPH) causa más de 13 millones de infecciones nuevas cada año que pueden provocar seis tipos diferentes de cáncer (cervicouterino, vaginal, vulvar, peneano, anal y orofaríngeo)
- El VPH se transmite a través del contacto íntimo de piel con piel con una persona infectada.
- La vacuna contra el VPH se recomendó por primera vez para la administración a mujeres adolescentes en 2006. La recomendación se amplió en 2011 para vacunar a todos los hombres y mujeres entre los 11 y los 12 años, pero se puede administrar a los 9 años.
- Desde la primera recomendación en 2006, las infecciones por VPH han disminuido un 88 % entre las adolescentes y un 81 % entre las mujeres jóvenes.
- La vacuna se encuentra entre las más efectivas jamás desarrolladas. Los ensayos clínicos encontraron que la vacuna es casi 100 % efectiva para prevenir infecciones y precánceres cervicales, vulvares y vaginales causados por los siete tipos de VPH causantes de cáncer.
- Las personas más jóvenes desarrollan una mayor respuesta inmunológica a la vacuna, lo que provocó una reducción en el número de dosis necesarias. Los adolescentes que inician la serie antes de los 15 años necesitan 2 dosis; los que comienzan después de los 15 años necesitan 3 dosis. Los estudios no han demostrado ninguna reducción en la protección con el tiempo.

Vacuna contra la Hepatitis B
(Vacuna HepB)
- El virus de la hepatitis B causa una enfermedad hepática que puede ser leve, pero que puede volverse crónica y provocar daño hepático (cirrosis), cáncer de hígado y muerte
- La vacuna HepB se transmite por contacto con fluidos corporales infectados o se transmite de la madre al feto. Se transmite principalmente a través del uso de drogas inyectadas y el contacto sexual.
- La vacuna contra la hepatitis B se recomendó por primera vez para su administración a todos los recién nacidos en 1991 en un esfuerzo por eliminar las infecciones por hepatitis B. La vacuna, junto con la inmunoglobulina contra la hepatitis B (HBIG), también se administra a los recién nacidos de madres con hepatitis B+ para prevenir la infección.
- Los casos de hepatitis B disminuyeron un 88.5 % desde que se emitieron por primera vez las recomendaciones para la vacunación contra la hepatitis B. El 95 % de las infecciones crónicas recientemente notificadas en los EE. UU. provienen ahora de personas nacidas en el extranjero
- El 80-90% de las personas infectadas durante la infancia desarrollarán una infección crónica. Aproximadamente el 25% de ellos morirá prematuramente por cirrosis o cáncer de hígado.
- La serie de vacunas HepB de 3 dosis protege aproximadamente al 95 % de los lactantes sanos y >90 % de los adultos sanos menores de 40 años.
Recursos Sobre Cáncer y Vacunas
Inequidades en los Resultados del Cáncer
Disparidades e Inequidades
- Las disparidades son diferencias o brechas en la incidencia y los resultados del cáncer según factores como la raza, el origen étnico, la edad, los ingresos, la orientación sexual, la identidad de género y el lugar donde uno podría vivir.
- Según la Asociación Estadounidense de Salud Pública (APHA, por sus siglas en inglés), “las desigualdades se crean cuando las barreras impiden que las personas y las comunidades accedan [a la atención médica de alta calidad] y alcancen su máximo potencial. Las inequidades difieren de las disparidades en la salud, que son diferencias en el estado de salud entre las personas relacionadas con factores sociales o demográficos como la raza, el sexo, los ingresos o la región geográfica. Las disparidades en la salud son una forma en que podemos medir nuestro progreso hacia el logro de la equidad en la salud”.
Medidas de Cáncer Afectadas por Disparidades

- Incidencia (casos nuevos)
- Prevalencia (todos los casos existentes)
- Mortalidad (muertes)
- Supervivencia (cuánto tiempo sobreviven las personas después del diagnóstico)
- Morbilidad (complicaciones de salud relacionadas con el cáncer)
- Supervivencia (incluida la calidad de vida después del tratamiento del cáncer)
- Carga financiera del cáncer o condiciones de salud relacionadas
- Tasas de detección
- Etapa en el diagnóstico
- Las disparidades del cáncer también se pueden ver cuando los resultados mejoran en general, pero las mejoras no se ven en algunos grupos en relación con otros grupos.
Disparidades a lo Largo del Continuo del Cáncer
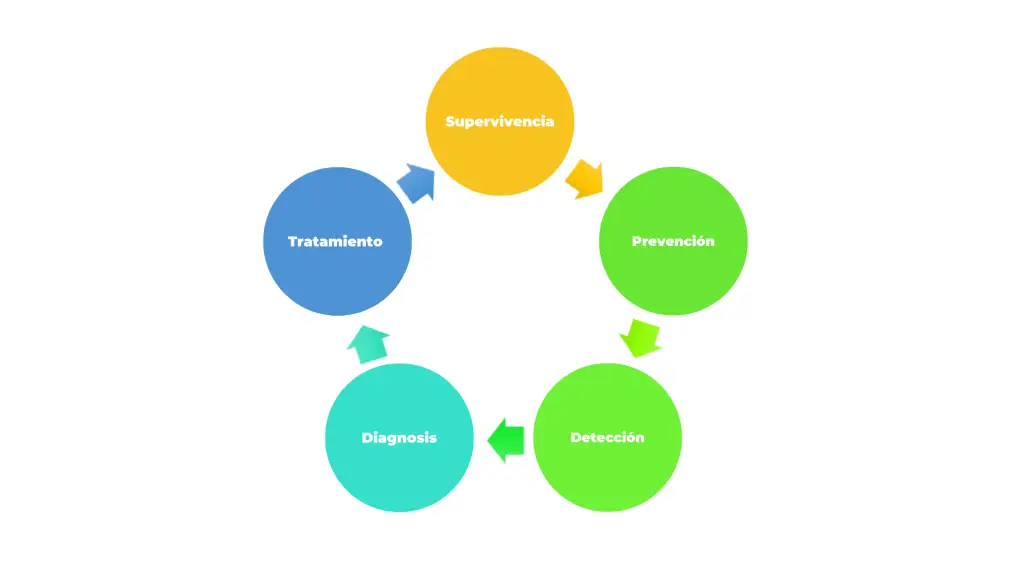
Las disparidades pueden ocurrir a lo largo de la atención continua del cáncer.
Inequidades Raciales y Étnicas
- Los hombres Afroamericanos tienen la tasa general de mortalidad por cáncer más alta con 221 por cada 100,000 personas.
- La mortalidad por cáncer de próstata en hombres Afroamericanos es más del doble que la de cualquier otro grupo racial o étnico
- Las mujeres Afroamericanas tienen tasas de mortalidad por cáncer de mama un 41 % más altas que las mujeres blancas, aunque ambos grupos tienen tasas de incidencia similares
- La pobreza desproporcionada debido al racismo sistémico que reduce el acceso a una atención equitativa contribuye a las disparidades en las tasas de supervivencia del cáncer

Inequidades Raciales y Étnicas

- Los hombres Afroamericanos tienen la tasa general de mortalidad por cáncer más alta con 221 por cada 100,000 personas
- La mortalidad por cáncer de próstata en hombres Afroamericanos es más del doble que la de cualquier otro grupo racial o étnico
- Las mujeres negras tienen tasas de mortalidad por cáncer de mama un 41 % más altas que las mujeres blancas, aunque ambos grupos tienen tasas de incidencia similares
- La pobreza desproporcionada debido al racismo sistémico que reduce el acceso a la atención equitativa contribuye a las disparidades en las tasas de supervivencia del cáncer
Desigualdades del Cáncer en las Poblaciones de Asiáticos e Isleños del Pacífico
- En las poblaciones de asiáticos e isleños del Pacífico, el cáncer es la principal causa de muerte en los EE. UU.
- Las poblaciones de asiáticos e isleños del Pacífico tienen el doble de tasas de cáncer de hígado y estómago que las poblaciones blancas
- Debido a la prevalencia históricamente alta de tabaquismo, las poblaciones nativas de Hawái tienen tasas más altas de cáncer de pulmón que las personas blancas
- Las variaciones en la incidencia del cáncer en la población de asiáticos e isleños del Pacífico reflejan la diversidad en el origen geográfico, el idioma, la aculturación y el SES
- Los datos actuales sobre el cáncer no están disponibles en gran medida para las poblaciones individuales de asiáticos e isleños del Pacífico.

Poblaciones Hispanas y Latinas

- El cáncer es la causa principal de muerte entre las poblaciones hispanas y latinas
- Las poblaciones hispanas y latinas tienen las tasas más altas de cáncer asociado con agentes infecciosos: cáncer cervical, cáncer de hígado y cáncer de estómago.
- Las tasas de los cánceres más comunes (mama femenino, colon y recto, pulmón y próstata) son más bajas para las poblaciones hispanas y latinas
- Las tasas de cáncer varían según el país de origen, la generación, el lugar de nacimiento y la duración de la residencia en los EE. UU. (aculturación)
Lograr la Equidad en Salud
- Para lograr la equidad en la salud, debemos invertir en reducir el riesgo del paciente y brindarles a todos la oportunidad óptima de ser lo más saludables posible.
- La APHA ha trazado algunos caminos para alcanzar este objetivo
- Valorar a las personas por igual
- Optimizar las condiciones en las que las personas nacen, crecen, viven, trabajan, aprenden y envejecen
- Trabajar con otros sectores para abordar los factores que influyen en la salud, incluidos el empleo, la vivienda, la educación, la atención médica, la seguridad pública y el acceso a los alimentos
- Menciona el racismo como una fuerza para determinar cómo se distribuyen estos determinantes sociales

Desigualdades en los Resultados del Cáncer Recursos
Influenza y COVID-19 + Cáncer
Vacunación Contra la Influenza + Cáncer
- La CDC recomienda que todas las personas mayores de 6 meses se vacunen contra la gripe cada año
- Las personas que viven con cáncer deben vacunarse contra la gripe anualmente con la inyección que tiene un virus inactivo (muerto)
- Sin embargo, las personas con cáncer NO deben recibir la vacuna contra la influenza en aerosol nasal, ya que contiene una versión debilitada del virus vivo.
- Las personas que viven con (incluidos los niños) o son los cuidadores de una persona con cáncer y tiene un alto riesgo de sufrir complicaciones relacionadas con la gripe deben vacunarse contra la gripe.
- Consulte con su equipo clínico si tiene más preguntas.

Vacuna COVID-19 + Cáncer

- La Red Nacional Integral del Cáncer (NCCN, por sus siglas en inglés) recomienda que todos los pacientes que viven con cáncer y los sobrevivientes de cáncer se vacunen contra el COVID-19 lo antes posible, además de dosis de refuerzo adicionales
- Algunos tratamientos contra el cáncer que afectan el sistema inmunológico pueden hacer que la vacuna sea menos efectiva
- Las personas con ciertos tipos de cáncer (p. ej., leucemias o linfomas) también pueden tener sistemas inmunitarios debilitados, lo que puede hacer que la vacuna sea menos eficaz.
- Las personas con ciertos tipos de cáncer (por ejemplo, leucemias o linfomas) también pueden tener sistemas inmunitarios debilitados, lo que puede hacer que la vacuna sea menos efectiva.
- Dado esto, la NCCN y la CDC recomiendan que las personas con cáncer que tienen un sistema inmunitario debilitado reciban 3 dosis de una de las vacunas de ARNm contra el COVID-19 como serie primaria, más 2 dosis de refuerzo adicionales (para un total de 5 inyecciones)


- Para las personas con cáncer que no tienen un sistema inmunitario debilitado, la NCCN y los CDC recomiendan 2 dosis de una vacuna de ARNm contra el COVID-19 o una dosis de la vacuna Janssen, más una dosis de refuerzo adicional
- Siempre hable con su médico si tiene cáncer, para que lo ayude a determinar su estado inmunológico.
Recomendaciones de Vacunas para Sobrevivientes de Cáncer
- En general, se recomienda que no se administren vacunas durante los tratamientos de quimioterapia o radiación; la única excepción a esto es la vacuna contra la gripe. Esto se debe principalmente a que las vacunas necesitan una respuesta del sistema inmunitario para funcionar y es posible que no obtenga una respuesta adecuada durante el tratamiento del cáncer.
- Las personas con cáncer que tienen un sistema inmunológico debilitado deben recibir 3 dosis de una de las vacunas de ARNm contra el COVID-19 como serie primaria, más 2 dosis adicionales de refuerzo (para un total de 5 inyecciones)
- Para las personas con cáncer que no tienen un sistema inmunitario debilitado, la NCCN y los CDC recomiendan 2 dosis de una vacuna de ARNm contra el COVID-19 o una dosis de la vacuna Janssen, más una dosis de refuerzo adicional
- Las personas que viven con cáncer deben vacunarse contra la gripe anualmente con la inyección que tiene un virus inactivo (muerto)
- Las personas que tienen sistemas inmunitarios débiles no deben recibir la vacuna contra el sarampión, las paperas y la rubéola (MMR) porque contiene virus vivos. Pero es seguro que otros miembros del hogar lo obtengan. Si es necesario, su médico puede considerar administrarle la vacuna antes de que comience el tratamiento contra el cáncer.


- La vacuna contra el neumococo puede ayudar a las personas con sistemas inmunitarios débiles a combatir ciertas infecciones de los pulmones, la sangre o el cerebro causadas por ciertas bacterias. Pregúntele a su médico si necesita recibir la vacuna antineumocócica y cuándo debe recibirla.
- Las vacunas meningocócicas (MenACWY y MenB) ayudan a prevenir la enfermedad meningocócica, que puede causar meningitis u otras infecciones. Esta vacuna no debe administrarse durante el tratamiento del cáncer. Se puede ofrecer antes del tratamiento o después de que el sistema inmunitario del paciente se haya recuperado. En los casos en que a un paciente se le extirpó el bazo, esta vacuna se puede administrar antes de la cirugía. Hable con su médico para ver si necesita recibir las vacunas meningocócicas y cuándo.
- La vacuna contra la poliomielitis se usa para prevenir la poliomielitis, una infección viral relacionada con enfermedades graves y discapacidad física. Desde que salió la vacuna en 1955, la poliomielitis se ha erradicado de gran parte del mundo y no se ha informado de ningún caso en los EE. UU. desde 1979*
- Los niños que tienen un sistema inmunitario débil, así como sus hermanos y otras personas que viven con ellos, solo deben recibir vacunas contra el virus de la poliomielitis inactivado. La mayoría de los médicos en los Estados Unidos usan solo la vacuna contra la poliomielitis inactivada, pero debe preguntar para estar seguro en caso de que el niño haya recibido las vacunas fuera de los EE. UU.

- La vacuna contra la varicela está destinada a prevenir la varicela en personas que nunca la han tenido. Esta es una vacuna de virus vivos. No debe administrarse a personas con sistemas inmunitarios débiles, ni a personas con leucemia, linfoma o cualquier tipo de cáncer de la médula ósea o del sistema linfático, a menos que se trate y esté bajo control. Está bien que los miembros del hogar de la persona con inmunidad débil se vacunen contra la varicela. Si una persona vacunada desarrolla un sarpullido, se recomienda evitar el contacto cercano con personas que no tienen evidencia de inmunidad contra la varicela y que tienen un alto riesgo de complicaciones de la varicela, como las personas inmunocomprometidas, hasta que se haya resuelto el sarpullido. Hable con su médico para obtener más información o si tiene preguntas.
- La vacuna contra la culebrilla se administra a adultos de 50 años o más que hayan tenido varicela o culebrilla en el pasado para ayudar a prevenir la culebrilla o hacer que los síntomas de la culebrilla sean menos graves. Si tiene un sistema inmunitario débil debido al cáncer o al tratamiento del cáncer, hable con su médico acerca de las opciones de vacunas contra la varicela y el herpes zóster y si una de estas vacunas podría ser adecuada para usted.

*Dos de las tres cepas de tipo salvaje de poliovirus han sido erradicadas del mundo. Los únicos dos países con poliomielitis endémica son Afganistán y Pakistán, aunque recientemente han aparecido algunos casos de poliomielitis del virus derivado de la vacuna (de la vacuna oral viva atenuada) (uno en Israel y el Reino Unido acaban de informar que detectaron el virus derivado de la vacuna en sus aguas residuales). EE. UU. ha usado solo la vacuna contra la poliomielitis inyectada (muerta) desde el año 2000, aunque la vacuna con virus vivo atenuado todavía se usa en áreas del mundo de difícil acceso donde es difícil mantener la vacuna inyectada en condiciones que la mantengan estable.
Cáncer + Recursos de Vacunas
Mitos/Conceptos Erróneos Sobre las Vacunas
Consulte los Archivos PDF Sobre Influenza y COVID-19 para cargar.
Testimonios de Paciente / Cuidador / Defensor del Paciente
Míralo Ahora: Cáncer + Vacunas
Trabajo de cáncer NMQF
- Promover la adopción de índices de cáncer procesables del CWG
- Abordar la equidad en la salud del cáncer en comunidades de alto riesgo
- Aumentar la diversidad en la investigación del cáncer
- Impulsar la participación de la comunidad y los pacientes
- Enfoque especial para 2022: Involucrar a la población de Medicaid y la nueva iniciativa Cáncer Moonshot
- Participación en Cáncer Moonshot

Índice de cáncer
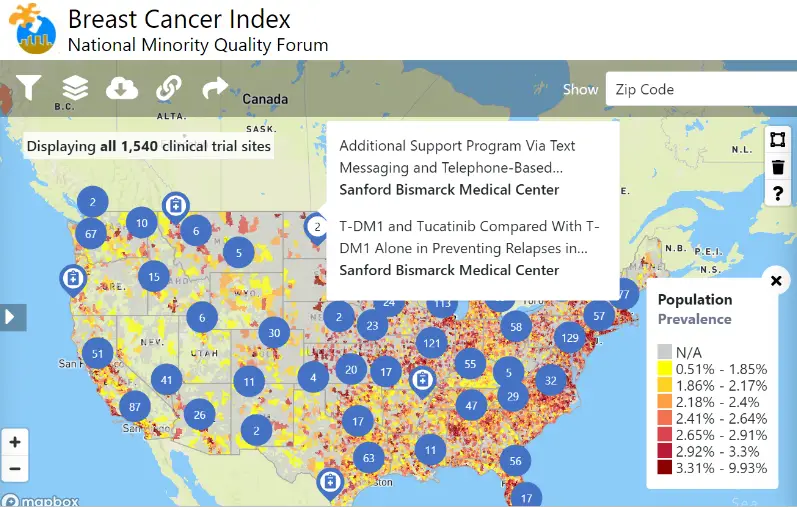
- Más de 5 mil millones de registros de pacientes de CMS para definir la prevalencia de la enfermedad, los costos y los resultados para las subpoblaciones demográficas por geografía (código postal, estado, país, distritos legislativos estatales y del congreso
- Integración continua de datos adicionales y superposiciones
- Medicaid, 2015-2018
- FFS de Medicare, 2015-2019
- Superposición del sitio del ensayo clínico (a través de Clinicaltrials.gov)
- Superposición del sitio de Quest Diagnostics (en producción, abril de 2022)
- Cáncer
- Cáncer de mama
- Cáncer colonrectal
- Cáncer endometrial
- Cáncer de pulmón
- Cancer de prostata
- Cáncer de piel
Iniciativa de Cambio de Etapa del Cáncer
- Misión: Pasar del diagnóstico y tratamiento del cáncer en etapa tardía a etapa temprana, mejorando la atención del cáncer y reduciendo la incidencia de muertes por cáncer para todos, con un enfoque particular en la equidad y las poblaciones subrepresentadas
- Involucrar a todos los sectores en NMQF
- Asóciese con líderes de la industria para llevar a cabo
- Construir sobre la noción de redes de acción colectiva
Ensayos Clínicos Representativos
Una comunidad colaborativa en línea de igual a igual para profesionales y defensores del desarrollo clínico para desarrollar capacidades para crear y realizar las mejores prácticas, estrategias e intervenciones que brinden representación en la investigación clínica. Centrarse en seleccionar las mejores herramientas, juegos de herramientas e investigaciones para facilitar el apoyo de pares y la orientación de expertos para ayudar a las personas y organizaciones a adaptar a las necesidades de diversas poblaciones al diseñar y realizar investigaciones clínicas
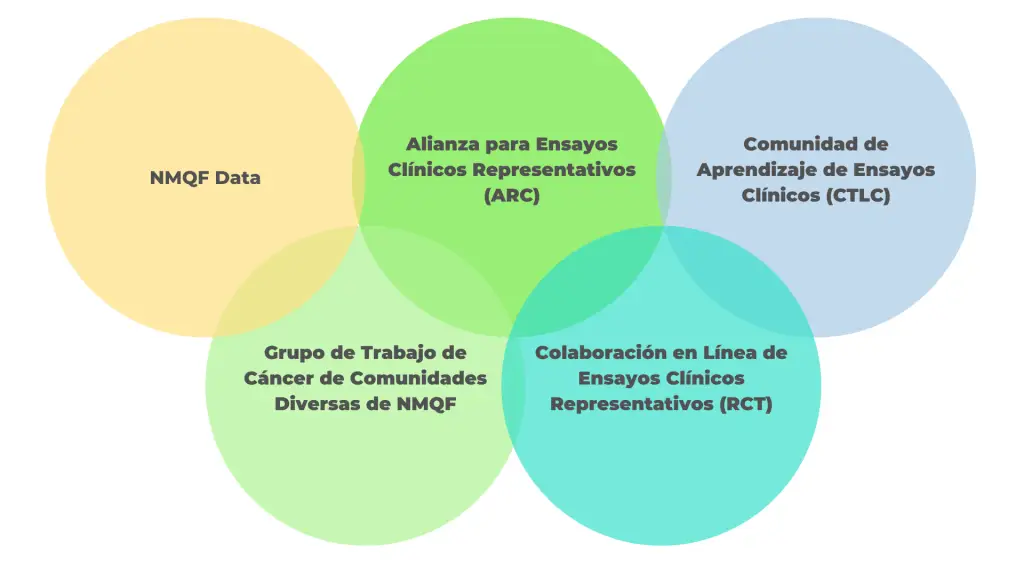
Más Recursos
Estrategias de Mitigación de Riesgos
- Continúe usando una máscara en interiores y en grandes reuniones al aire libre
- Participar en un buen lavado de manos e higiene de manos.
- Manténgase físicamente distante cuando esté cerca de personas que no vivan con usted
- Participar en tácticas de manejo del estrés, incluido el cuidado personal, la meditación y la terapia.
- Participar en el consumo de alimentos ricos en nutrientes y ejercicio regular
- Obtener aire fresco regular

Fuentes
- American Cancer Society. Cancer Facts & Figures 2022. Atlanta: American Cancer Society; 2022
- Cancer care continuum. Public Health Sciences Division. (2021, February 24). Retrieved June 21, 2022, from https://publichealthsciences.wustl.edu/research/faculty-projects-2/cancer-care-continuum/
- Cancer disparities. National Cancer Institute. (n.d.). Retrieved June 21, 2022, from https://www.cancer.gov/about-cancer/understanding/disparities
- Covid-19 vaccines in people with cancer. American Cancer Society. (n.d.). Retrieved June 20, 2022, from https://www.cancer.org/treatment/treatments-and-side-effects/physical-side-effects/low-blood-counts/infections/covid-19-vaccines-in-people-with-cancer.html
- Health Equity. American Public Health Association (APHA), Health equity. (n.d.). Retrieved June 17, 2022, from https://www.apha.org/topics-and-issues/health-equity
- Vaccinations and flu shots: Vaccinations during cancer treatment. American Cancer Society. (n.d.). Retrieved June 20, 2022, from https://www.cancer.org/treatment/treatments-and-side-effects/physical-side-effects/low-blood-counts/infections/vaccination-during-cancer-treatment.html
- What are cancer vaccines? Cancer.Net. (2021, December 23). Retrieved June 16, 2022, from https://www.cancer.net/navigating-cancer-care/how-cancer-treated/immunotherapy-and-vaccines/what-are-cancer-vaccines#:~:text=The%20FDA%20has%20approved%20HPV,Anal%20cancer
- What is cancer? National Cancer Institute. (2021, May 5). Retrieved June 14, 2022, from https://www.cancer.gov/about-cancer/understanding/what-is-cancer#:~:text=Pittsburgh%20Cancer%20Institute-,The%20Definition%20of%20Cancer,up
%20of%20trillions%20of%20cells. - What is cancer?: Cancer basics. American Cancer Society. (2022, February 14). Retrieved June 16, 2022, from https://www.cancer.org/treatment/understanding-your-diagnosis/what-is-cancer.html